L’essentiel à retenir : la réserve d’eau corporelle chute de 60 % à 45 % chez le senior, rendant la vigilance indispensable. La baisse de la sensation de soif et l’effet des traitements médicaux masquent souvent une déshydratation critique. Identifier des signes comme la confusion soudaine ou le pli cutané permet d’intervenir rapidement pour prévenir des complications rénales ou neurologiques graves.
Avec le vieillissement, la proportion d’eau dans l’organisme chute de manière significative, passant de 62 % chez un adulte jeune à seulement 53 % environ à l’âge de 70 ans. Ce déclin physiologique, associé à une perte de sensibilité des récepteurs de la soif, rend la déshydratation personne agee particulièrement fréquente et insidieuse au quotidien.
Le corps devient alors incapable de signaler ses besoins vitaux, ce qui peut rapidement mener à des complications médicales sévères ou à une confusion mentale soudaine. Cet article détaille les signes cliniques à surveiller et propose des solutions concrètes pour maintenir un équilibre hydrique optimal chez les aînés.
Comprendre la déshydratation chez la personne âgée
Le corps senior perd 10 à 15 % de sa réserve d’eau avec l’âge. La baisse de la sensation de soif et l’usage de diurétiques multiplient les risques d’insuffisance rénale ou de confusion mentale.
Cette fragilité physiologique s’explique par des changements structurels profonds qui modifient la gestion des fluides au quotidien.
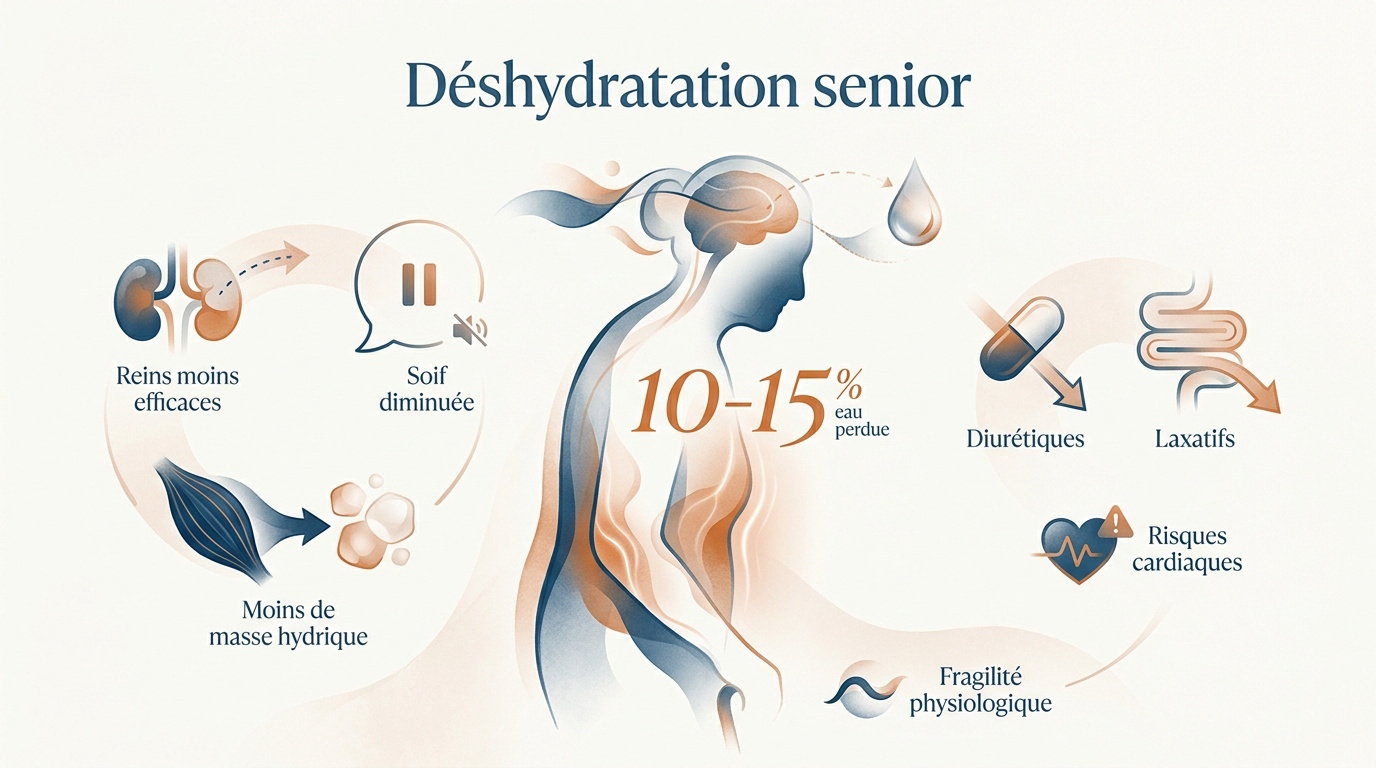
Pourquoi le corps senior retient-il moins l’eau ?
La masse hydrique totale diminue progressivement avec les années. Le corps vieillissant stocke moins de liquides. Les muscles, riches en eau, fondent au profit de la graisse.
La fonction rénale subit également un déclin notable. Les reins filtrent moins bien et peinent à concentrer les urines. Ce phénomène accentue les pertes hydriques quotidiennes de manière invisible.
Enfin, la sensibilité des osmorécepteurs s’altère avec le temps. Le cerveau ne signale plus le besoin de boire. La sensation de soif disparaît avant même que les besoins soient comblés.
L’impact des traitements médicamenteux sur l’équilibre hydrique
Les diurétiques prescrits pour le cœur augmentent les risques. Ces médicaments forcent l’élimination de l’eau par les urines. Sans compensation, le volume sanguin chute rapidement. C’est un risque majeur pour les patients cardiaques ou hypertendus.
Les laxatifs jouent aussi un rôle dans la perte de fluides intestinaux. Une utilisation régulière fragilise l’hydratation globale. Il faut surveiller les interactions avec les pathologies chroniques courantes.
7 signaux d’alerte pour identifier un manque d’eau
Mais au-delà des mécanismes internes, comment repérer concrètement que votre proche est en danger ? Voici les signes physiques et comportementaux à guetter.
Symptômes cutanés et physiologiques immédiats
Pincez doucement la peau sur le dos de la main. Si le pli persiste plusieurs secondes, la déshydratation est déjà bien installée et sérieuse. Ce test simple révèle un manque d’élasticité tissulaire.
Observez la bouche et la langue. Une muqueuse sèche ou une langue rôtie indique un manque de salive. C’est un signal d’alarme physiologique direct.
- Yeux enfoncés
- Cernes marqués
- Sécheresse extrême des aisselles
Changements cognitifs et troubles de l’humeur inexpliqués
Observez les épisodes de confusion soudaine ou d’apathie. Le manque d’eau réduit l’irrigation du cerveau. Votre proche peut sembler désorienté ou anormalement irritable. Ne confondez pas ces signes avec la démence ; l’hydratation règle souvent le problème.
Relier ces troubles à la baisse du volume sanguin. Le cerveau réagit vite au manque de pression. Une fatigue mentale inhabituelle doit toujours vous alerter immédiatement lors d’une visite.
Indicateurs urinaires et fatigue musculaire intense
Surveiller la couleur des urines lors des passages aux toilettes. Des urines foncées ou rares prouvent que les reins souffrent. C’est un signe de concentration excessive très inquiétant.
Expliquer la faiblesse physique soudaine. Sans eau, les muscles se crispent et s’épuisent. Cela augmente drastiquement le risque de chutes.
Consultez cet article pour comment reconnaître les signes de l’insuffisance rénale ? de manière fluide afin de mieux protéger la santé de vos aînés.
Comment hydrater un senior qui refuse de boire ?
Savoir identifier les signes est une chose, mais convaincre une personne qui n’a pas soif de boire en est une autre, surtout quand le refus est catégorique.
Varier les plaisirs pour stimuler l’envie
Proposer des eaux aromatisées naturellement avec de la menthe ou du citron. Les infusions froides plaisent souvent plus que l’eau plate. Variez les goûts pour éviter toute lassitude.
Utiliser des contenants colorés ou des pailles. L’aspect ludique facilite parfois l’acceptation du verre. Le visuel compte énormément pour stimuler l’envie.
Les options incluent :
- sirops peu sucrés
- thés légers
- eaux gélifiées aux fruits
- jus de légumes dilués
Aliments riches en eau pour compléter les apports
Misez sur les fruits et légumes à forte teneur hydrique. Le melon, la pastèque ou le concombre sont de véritables réservoirs. Ils permettent de s’hydrater tout en mangeant avec plaisir.
Suggérez l’intégration de potages et de compotes aux repas. Les laitages comme les yaourts apportent aussi une part liquide non négligeable. Ces textures sont souvent mieux acceptées par les seniors ayant des troubles de la déglutition. C’est une alternative efficace.
Aménagement de l’habitat et mise en place de routines
Installez des points d’eau accessibles dans chaque pièce de vie. Une petite bouteille près du fauteuil rappelle l’importance de boire. L’eau doit être à portée de main sans effort.
Mettez en place des rappels visuels ou des alarmes. Rythmez la journée avec des moments « boisson » fixes. La routine crée une habitude rassurante.
| Moment de la journée | Type de boisson | Astuce |
|---|---|---|
| Réveil | Grand verre d’eau | Stimule le transit |
| Déjeuner | Potage ou eau fruitée | Hydratation intégrée |
| Goûter | Tisane ou yaourt | Moment de convivialité |
| Dîner | Bouillon clair | Sommeil serein |
Mesures d’urgence et accompagnement professionnel à domicile
Parfois, malgré toutes les précautions, la situation dérape. Il faut alors agir vite et savoir quand passer le relais à des professionnels de santé qualifiés.
Gestes de premiers secours en cas de doute
Administrez de l’eau par petites gorgées fréquentes. Ne forcez jamais une grande quantité d’un coup. La précipitation peut provoquer des fausses routes dangereuses chez les personnes fragiles.
Rafraîchissez le corps avec des linges humides. Ventilez bien la pièce pour faire baisser la température ambiante. Le confort thermique aide à stabiliser l’état.
Consultez la Méthode Heimlich | Guide des gestes d’urgence pour la sécurité globale. Ces réflexes protègent les aînés au quotidien.
Quand solliciter une infirmière ou les services d’urgence ?
Repérez les seuils critiques comme la fièvre ou l’absence de miction. Si votre proche ne peut plus boire ou délire, appelez les secours. Une perfusion à domicile est parfois nécessaire pour réhydrater l’organisme en profondeur et en toute sécurité.
Les infirmiers Domiris assurent un suivi préventif rigoureux à domicile. Ils surveillent les constantes et conseillent les familles. Leur expertise permet d’éviter des hospitalisations traumatisantes pour les aînés.
Prévention spécifique lors des épisodes de canicule
Adaptez la température intérieure en fermant les volets le jour. Limitez les sorties aux heures les plus chaudes. La prévention reste votre meilleure arme contre les coups de chaleur.
Organisez des passages réguliers pour vérifier l’état général. Un regard extérieur détecte souvent mieux les signes de fatigue. La solidarité familiale sauve des vies.
- Brumisateur
- Ventilateur indirect
- Vêtements légers en coton
- Douches tièdes régulières
La vigilance face à la déshydratation d’une personne âgée repose sur l’observation des urines foncées, de la confusion soudaine et du pli cutané. Intégrez dès aujourd’hui des routines d’hydratation variées pour protéger la santé de vos proches. Agir vite préserve leur autonomie et leur vitalité durablement.
FAQ
Pourquoi les personnes âgées ressentent-elles moins le besoin de boire ?
Le vieillissement entraîne une diminution naturelle de la sensibilité des osmorécepteurs situés dans le cerveau. En conséquence, le signal de la soif s’atténue ou disparaît, ne permettant plus à l’organisme de réclamer l’eau dont il a besoin pour fonctionner correctement.
Parallèlement, la masse hydrique totale du corps diminue avec l’âge. Cette fragilité physiologique, combinée à une fonction rénale moins efficace pour concentrer les urines, rend les seniors particulièrement vulnérables à un manque d’eau, même en l’absence de sensation de soif.
Comment vérifier rapidement l’état d’hydratation d’un proche senior ?
Un test simple consiste à pincer doucement la peau sur le dos de la main ou l’avant-bras pour observer l’élasticité cutanée. Si le pli formé met plusieurs secondes à s’estomper, cela indique une perte d’eau déjà sérieuse. L’observation de la bouche est également primordiale : une langue sèche ou des lèvres craquelées sont des signes d’alerte directs.
Il est aussi conseillé de surveiller la couleur et la fréquence des mictions. Des urines rares et de couleur ambre ou foncée prouvent que les reins tentent d’économiser le peu de liquide restant dans l’organisme. Une fatigue soudaine ou une confusion mentale inhabituelle doivent également alerter l’entourage.
Quels sont les médicaments qui augmentent les risques de déshydratation ?
Les traitements diurétiques, souvent prescrits pour l’hypertension ou les troubles cardiaques, augmentent l’élimination de l’eau par les urines et peuvent rapidement déséquilibrer la balance hydrique. De même, l’usage régulier de laxatifs provoque une perte de fluides et d’électrolytes par le système digestif.
D’autres médicaments peuvent influencer la vigilance ou la régulation thermique, rendant la surveillance des apports encore plus cruciale. Pour les personnes sous traitement chronique, une adaptation de l’hydratation sous contrôle médical est souvent nécessaire pour compenser ces pertes induites.
Quelles solutions existent si une personne âgée refuse de boire de l’eau ?
Lorsque l’eau plate est rejetée, il est efficace de varier les plaisirs en proposant des eaux aromatisées au citron ou à la menthe, des infusions froides ou des jus de légumes dilués. L’utilisation de contenants colorés ou de pailles peut aussi rendre l’acte de boire plus ludique et acceptable.
L’alimentation joue un rôle majeur de complément : privilégiez les fruits et légumes riches en eau comme le melon, la pastèque ou le concombre. Les laitages, les compotes, les potages et les eaux gélifiées constituent d’excellentes alternatives pour maintenir un apport hydrique suffisant sans passer exclusivement par le verre d’eau.
Quand faut-il contacter les services d’urgence en cas de déshydratation ?
Une intervention médicale rapide est impérative si le proche présente des troubles de la conscience, une désorientation marquée, une apathie ou une fièvre persistante. Une perte de poids rapide, supérieure à 5 % du poids corporel, indique une déshydratation sévère nécessitant souvent une prise en charge hospitalière.
Si la personne est incapable d’ingérer des liquides par elle-même ou si elle ne produit plus d’urine, il ne faut pas attendre. Dans ces situations critiques, l’administration de solutés par voie veineuse ou sous-cutanée peut être requise pour rétablir l’équilibre vital de l’organisme.




